Swab de superfícies em ambientes hospitalares: controle microbiológico e riscos
- Keller Dantara
- 25 de nov. de 2025
- 7 min de leitura
Introdução
A segurança microbiológica em ambientes hospitalares constitui um dos pilares da qualidade assistencial e da proteção à saúde pública. Em um cenário no qual infecções relacionadas à assistência à saúde (IRAS) continuam a representar um desafio global — com impactos diretos na morbimortalidade, no tempo de internação e nos custos hospitalares — o controle rigoroso de superfícies torna-se uma estratégia indispensável. Estudos da Organização Mundial da Saúde indicam que milhões de pacientes são afetados anualmente por infecções adquiridas durante o cuidado em saúde, muitas das quais associadas à contaminação cruzada por superfícies e equipamentos.
Nesse contexto, o uso do swab de superfícies emerge como uma ferramenta técnica essencial para o monitoramento microbiológico ambiental. Trata-se de um método relativamente simples, porém altamente estratégico, que permite a detecção e quantificação de microrganismos presentes em áreas críticas, semicríticas e não críticas dentro de hospitais. Ao possibilitar a identificação precoce de falhas nos processos de higienização, o swab contribui diretamente para a prevenção de surtos e para a manutenção de padrões sanitários adequados.
A relevância desse tema se amplia quando se considera a crescente preocupação com microrganismos multirresistentes, como Staphylococcus aureus resistente à meticilina (MRSA), Acinetobacter baumannii e Clostridioides difficile, frequentemente associados à persistência em superfícies hospitalares. Esses patógenos apresentam elevada capacidade de sobrevivência em materiais inertes, formando reservatórios invisíveis que favorecem a transmissão indireta por contato.
Além disso, o avanço das normativas sanitárias — especialmente aquelas vinculadas à Agência Nacional de Vigilância Sanitária — tem reforçado a necessidade de monitoramento ambiental sistemático como parte dos programas de controle de infecção hospitalar. Documentos como a RDC nº 222/2018 e diretrizes relacionadas à limpeza e desinfecção hospitalar destacam a importância de evidências laboratoriais para validação de processos.
Este artigo aborda, de forma aprofundada, o papel do swab de superfícies no controle microbiológico em ambientes hospitalares. Inicialmente, serão discutidos os fundamentos históricos e teóricos que sustentam essa prática, incluindo sua evolução e padronização. Em seguida, serão analisadas suas aplicações práticas e impactos na segurança assistencial, com exemplos concretos e dados científicos. Posteriormente, serão detalhadas as metodologias analíticas envolvidas, incluindo técnicas laboratoriais e protocolos reconhecidos internacionalmente. Por fim, serão apresentadas considerações finais e perspectivas futuras, destacando tendências tecnológicas e desafios emergentes na área.
Contexto Histórico e Fundamentos Teóricos
A preocupação com a contaminação ambiental em ambientes de saúde remonta ao século XIX, quando Ignaz Semmelweis demonstrou a relação entre práticas de higiene inadequadas e a mortalidade por febre puerperal. Posteriormente, os trabalhos de Louis Pasteur e Joseph Lister consolidaram a teoria germinal das doenças, estabelecendo as bases científicas para o controle microbiológico em ambientes hospitalares.
Ao longo do século XX, com o avanço da microbiologia e da epidemiologia hospitalar, tornou-se evidente que superfícies frequentemente tocadas — como leitos, mesas, grades, monitores e equipamentos médicos — atuam como vetores indiretos de transmissão de patógenos. Esse entendimento levou ao desenvolvimento de métodos padronizados para avaliação da carga microbiana ambiental, dentre os quais o swab de superfícies se destacou pela versatilidade e aplicabilidade.
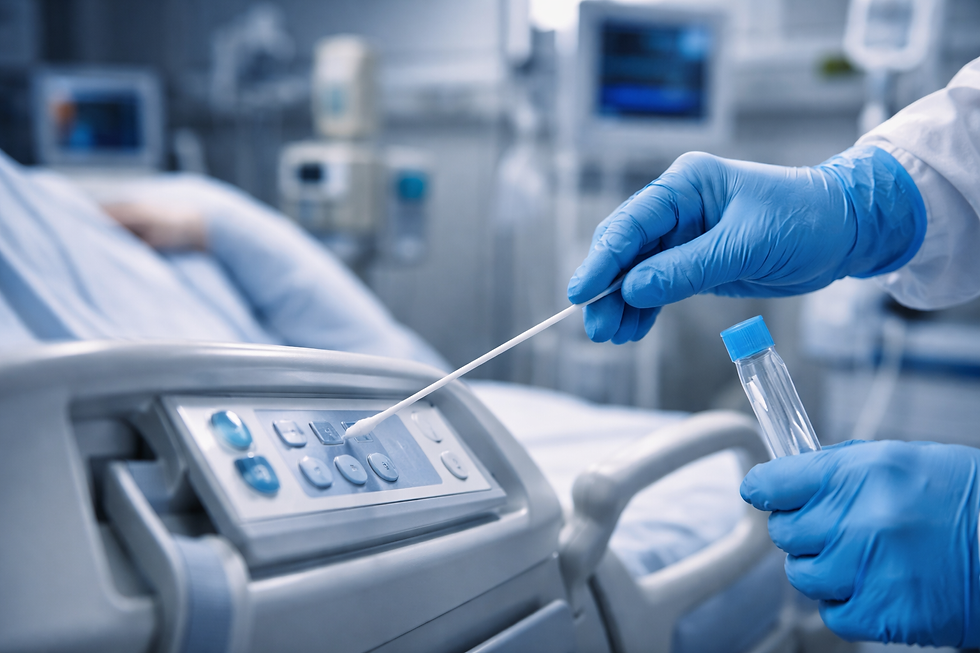
Do ponto de vista teórico, o swab consiste na coleta de material microbiológico de uma superfície por meio de um aplicador estéril, geralmente composto por haste e ponta absorvente (algodão, rayon ou poliéster). A área amostrada é previamente delimitada, frequentemente utilizando moldes padronizados (por exemplo, 25 cm²), permitindo a quantificação da carga microbiana em unidades formadoras de colônia (UFC/cm²).
A eficácia do método está diretamente relacionada a fatores como:
Tipo de superfície (porosa ou não porosa)
Técnica de coleta (pressão, direção, número de passagens)
Meio de transporte e tempo até o processamento
Condições de incubação e cultura
Normas internacionais, como a ISO 14698 (controle de biocontaminação em ambientes controlados), e protocolos da Food and Drug Administration e da Environmental Protection Agency, estabelecem diretrizes para amostragem microbiológica ambiental, incluindo o uso de swabs.
No Brasil, a ANVISA orienta a implementação de programas de monitoramento ambiental como parte das estratégias de prevenção de infecções. Embora não exista uma padronização única obrigatória para swabs em todos os contextos hospitalares, recomenda-se sua utilização em áreas críticas, como centros cirúrgicos, unidades de terapia intensiva (UTIs) e salas de isolamento.
Outro aspecto relevante é a distinção entre contaminação transitória e persistente. Enquanto a primeira está associada à deposição recente de microrganismos, a segunda envolve a formação de biofilmes — estruturas complexas que conferem proteção aos microrganismos e aumentam sua resistência a desinfetantes. A detecção de biofilmes por swab pode ser limitada, exigindo métodos complementares.
Importância Científica e Aplicações Práticas
A aplicação do swab de superfícies em ambientes hospitalares transcende a simples detecção microbiológica, assumindo papel estratégico na gestão da qualidade e na prevenção de riscos sanitários. Sua importância científica está diretamente associada à capacidade de fornecer evidências objetivas sobre a eficácia dos protocolos de limpeza e desinfecção.
Diversos estudos demonstram a correlação entre superfícies contaminadas e aumento da incidência de IRAS. Um estudo publicado no Journal of Hospital Infection evidenciou que pacientes internados em quartos previamente ocupados por indivíduos colonizados por patógenos multirresistentes apresentavam maior risco de infecção, mesmo após procedimentos de limpeza padrão.
Nesse contexto, o swab é amplamente utilizado para:
Validação de processos de higienização hospitalar
Monitoramento de áreas críticas (UTIs, centros cirúrgicos)
Investigação de surtos infecciosos
Auditorias sanitárias e certificações de qualidade
Treinamento e capacitação de equipes de limpeza
Um exemplo prático pode ser observado em hospitais que adotam protocolos de monitoramento semanal por swab em superfícies de alto toque. A análise dos resultados permite identificar padrões de contaminação e direcionar ações corretivas, como revisão de técnicas de limpeza, substituição de desinfetantes ou reforço de treinamentos.
Além disso, o uso do swab tem se expandido para outras áreas, como a indústria farmacêutica e cosmética, onde é essencial para validação de limpeza (cleaning validation) e controle de contaminação cruzada. Nesses setores, a exigência regulatória é ainda mais rigorosa, com limites microbiológicos bem definidos.
Dados da Centers for Disease Control and Prevention indicam que superfícies hospitalares podem abrigar microrganismos viáveis por períodos que variam de horas a meses, dependendo da espécie e das condições ambientais. Esse fator reforça a necessidade de monitoramento contínuo.
Outro ponto relevante é a integração do swab com tecnologias complementares, como testes de ATP (adenosina trifosfato), que permitem avaliação rápida da presença de matéria orgânica. Embora não substituam a análise microbiológica, esses métodos oferecem feedback imediato, sendo úteis para auditorias operacionais.
Metodologias de Análise
A análise microbiológica de swabs de superfícies envolve uma sequência de etapas críticas, que vão desde a coleta até a interpretação dos resultados. Após a coleta, o swab é transferido para um meio de transporte apropriado, como caldo neutralizante, que preserva a viabilidade dos microrganismos e inativa resíduos de desinfetantes.
No laboratório, o material é processado por técnicas como:
Plaqueamento em meios de cultura seletivos e não seletivos
Incubação em condições controladas de temperatura e atmosfera
Contagem de colônias (UFC)
Identificação microbiológica por métodos bioquímicos ou moleculares
Meios de cultura como ágar PCA (Plate Count Agar), ágar MacConkey e ágar manitol salgado são frequentemente utilizados para isolamento de diferentes grupos microbianos.
Normas como as da AOAC International e da ISO orientam a padronização desses métodos, garantindo reprodutibilidade e confiabilidade dos resultados.
Entretanto, o método apresenta limitações, como:
Recuperação incompleta de microrganismos
Variabilidade na técnica de coleta
Dificuldade na detecção de biofilmes
Tempo de resposta relativamente longo
Avanços tecnológicos têm buscado superar essas limitações, incluindo o uso de PCR em tempo real para detecção rápida de patógenos e técnicas de sequenciamento genético para análise de microbiomas ambientais.
Considerações Finais e Perspectivas Futuras
O swab de superfícies permanece como uma ferramenta central no controle microbiológico de ambientes hospitalares, oferecendo uma abordagem prática e baseada em evidências para a avaliação da eficácia de protocolos de higienização. Sua importância se intensifica diante do cenário atual, marcado pela crescente resistência antimicrobiana e pela complexidade dos ambientes assistenciais.
A adoção de programas estruturados de monitoramento, aliados a tecnologias emergentes, tende a aprimorar a precisão e a agilidade das análises. Métodos moleculares, inteligência artificial aplicada à interpretação de dados microbiológicos e sensores em tempo real representam caminhos promissores para o futuro da área.
Do ponto de vista institucional, investir em monitoramento microbiológico não deve ser encarado apenas como exigência regulatória, mas como estratégia de gestão de risco e de promoção da segurança do paciente. A integração entre equipes assistenciais, laboratoriais e de controle de infecção é fundamental para o sucesso dessas iniciativas.
Em síntese, o controle microbiológico de superfícies por meio de swabs constitui uma prática consolidada, porém em constante evolução, que continuará desempenhando papel essencial na garantia de ambientes hospitalares mais seguros e eficientes.
A Importância de Escolher a Polaris Análises
Com anos de experiência no mercado, a Polaris Análises possui um histórico comprovado de sucesso em análises laboratoriais.
Empresas do setor alimentício, indústrias farmacêuticas, laboratórios e outros segmentos confiam na Polaris Análises para garantir a segurança e qualidade da água utilizada em suas atividades.
Evitar riscos de contaminação é um compromisso com a saúde de seus clientes e com a longevidade do seu negócio. Investir em análises periódicas é um diferencial que fortalece sua reputação e evita prejuízos futuros.
Para saber mais sobre os serviços da Polaris Análises - Análises de Ar, Água, Alimentos, Swab e Efluentes ligue para (11) 91776-7012 (WhatsApp) ou clique aqui e solicite seu orçamento.
❓ FAQs – Perguntas Frequentes
1. O que é o swab de superfícies em ambientes hospitalares?
O swab de superfícies é uma técnica de coleta microbiológica que utiliza um aplicador estéril para amostrar microrganismos presentes em superfícies hospitalares. Ele permite avaliar a carga microbiana em áreas críticas e verificar a eficácia dos processos de limpeza e desinfecção.
2. Qual é a importância do swab no controle de infecções hospitalares?
O swab é fundamental para identificar possíveis focos de contaminação ambiental que podem contribuir para infecções relacionadas à assistência à saúde (IRAS). Ele fornece evidências laboratoriais que auxiliam na prevenção de surtos e na melhoria dos protocolos de higienização.
3. Quais superfícies devem ser monitoradas com maior frequência?
Superfícies de alto contato, como grades de leito, mesas auxiliares, monitores, bombas de infusão, maçanetas e equipamentos médicos, devem ser priorizadas. Áreas críticas, como UTIs e centros cirúrgicos, exigem monitoramento mais rigoroso e frequente.
4. O swab consegue detectar todos os tipos de microrganismos?
Embora seja eficaz para a maioria dos microrganismos cultiváveis, o swab apresenta limitações na detecção de biofilmes e de microrganismos viáveis não cultiváveis. Nesses casos, pode ser necessário o uso de métodos complementares, como técnicas moleculares.
5. Com que frequência o monitoramento microbiológico deve ser realizado?
A frequência depende do risco da área, do tipo de procedimento realizado e das exigências institucionais ou regulatórias. Em ambientes críticos, o monitoramento pode ser semanal ou até mais frequente, especialmente após surtos ou mudanças nos protocolos de limpeza.
6. Os resultados do swab são suficientes para garantir a segurança microbiológica?
Os resultados são uma ferramenta importante, mas devem ser interpretados em conjunto com outros indicadores, como auditorias de limpeza, testes de ATP e análise de processos. A segurança microbiológica depende de um sistema integrado de controle e não de um único método isolado.
_edited.png)



Comentários